今回は「関節リウマチの治療」をテーマに、生物学的製剤と人工関節置換術について、長崎医療センター 整形外科部長の本川哲(もとかわさとる)先生にお話を伺いました。本川先生は日本リウマチ学会が認定するリウマチ専門医・指導医として、より安全で標準的な医療提供に努められています。
1. 関節リウマチ
というのが根底にありますが、はっきりとした原因はまだわかっておらず、ウイルスや細菌の感染など様々な因子で発症するといわれています。しかしながら、近年、関節の炎症や関節破壊がどのようにして起こっているかが明らかになり、それを引き起こす原因となっているサイトカインと呼ばれる物質や細胞に直接作用するような治療法が開発されています。
関節リウマチの薬物療法では、炎症や痛みを抑える消炎鎮痛剤をはじめ様々な抗リウマチ薬が使われてきました。抗リウマチ薬は、免疫機能を改善してリウマチの進行を食い止める目的で使いますが、病気そのものはゆっくりですが悪化していきます。
そして、長年経過すると骨破壊や関節破壊をきたして、関節が思うように動かせなくなります。このような機能障害に対しては、我々整形外科医は手術の適応と考えています。
2. 生物学的製剤について
生物学的製剤とは、生物から産生される物質を薬として利用したものの総称です。関節リウマチでは、炎症や関節破壊の原因となるサイトカインの働きを抑える抗サイトカイン療法として用いられます。生物学的製剤は非常に骨破壊を抑制するということが言われています。ある研究では、患者さんの1年から2年は関節破壊を抑制するだけではなく、関節を修復するというデータもあります。しかし、すべての人の症状が治まったり、関節破壊がなくなったりということではありません。
生物学的製剤は基本的に、初期の段階で病気の活動性が非常に高い患者さんに対して効果があると言われています。例えば、リウマチ因子や炎症反応などの血液データ上、非常に病気の活動性が高く、かつ、関節の腫れや痛みなどの症状が強い方に、生物学的製剤の適応があると考えています。また、病気が進行して関節が破壊された方でも、破壊されたものは戻りませんが、全身の痛みやこわばりに対しては非常に有効だと言われています。
ただし、副作用や合併症を考えると、すべての方に使えるとは言えません。生物学的製剤には、間質性(かんしつせい)肺炎(はいえん)(治療が難しく非常に重篤な肺炎)や結核などの副作用があるため、当院では投与を開始する前に、もともと間質性肺炎がないか、結核の既往がないかなど、予防的な検査を行っています。
また、整形外科では、リウマチが進行した方には手術を行い、術後に生物学的製剤を使用することがあります。その場合も、術前に予防的な検査を行います。さらに、注射や点滴をする際には、血圧の変動やショックなども考えられるため、当院では、最初に投与する際には内科医が立ち会うなど安全に配慮しています。
3. 手術治療について
リウマチのタイプ、非常に関節破壊の強いムチランスタイプあるいは長期経過で関節の破壊を生じた人には、その関節に適した手術を考えています。症状が軽く関節破壊が起こる前であれば滑膜切除術が適応になると思います。
しかし、滑膜切除は5年ほど経つと再発あるいは悪化したりします。従って、最初は滑膜切除という手術を行いますが、関節破壊がひどくなれば人工関節の適応になると考えています。
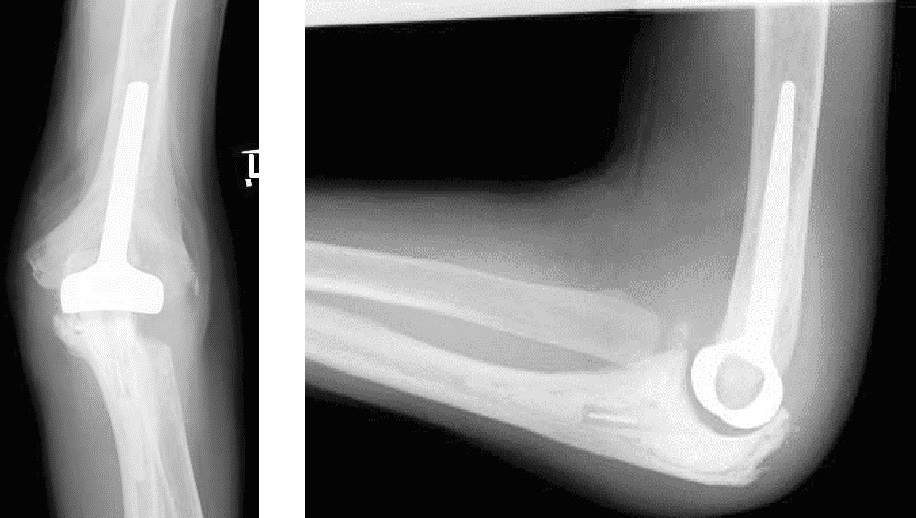
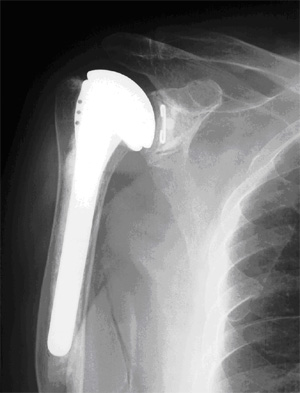
人工関節には股関節、膝関節、肩関節、肘関節などがありますが、股関節と膝関節の人工関節置換術は非常に推奨される手術といわれています。肘関節、肩関節の人工関節置換術は普通に推奨されるというレベルです。
人工関節に関して、当院では股関節、膝関節、肩関節、肘関節を行っています。特に多いのは股関節、膝関節です。年間、人工関節手術を130例くらいやっていますが、股関節・膝関節で120例、肩、肘が10例程度というところです。
股関節については、リウマチの方の骨は非常にもろくて、骨粗しょう症化しています。また長年放置していると、股関節の骨頭が中心性に脱臼する場合があります。このような場合は、骨移植をしてカップを設置します。大腿骨の方は、年齢の割にやはり骨がもろいということがあるので、骨セメントを使用して人工関節を固定しています。
膝に関しても、セメントを使うタイプ使わないタイプがありますが、当院ではセメントを使用してしっかりした固定を行っています。
体重がかかる股関節と膝関節は、歩行という意味で非常に重要です。ですから、まず、股関節、膝、足というふうに体の中心部から手術をすると一般的には言われています。
肘や肩関節に関しては、体重のかかる関節ではありませんから、歩行には問題ありませんが、食事や排泄、衣服の着脱など日常生活を送る上で非常に重要であり、リウマチの場合は手、肘、肩関節が破壊されると日常生活が非常に困ります。ですから、すべての関節ではなくても、一部の関節を人工関節にするのも非常に有効と思います。
4. 手術を考える時期について
下肢の関節で言えば、体重を支えたり歩いたりする関節の機能が低下した場合には、手術について話しをします。リウマチ患者さんの多くは、「歩くと痛いから、痛くないように歩く」、「痛くないように生活する」ことで、痛みがあっても「痛くない」と思われているようです。患者さんはそれを正常と思っていらっしゃいますが、実際に「普通の人のように歩いたり生活したりする」ことは非常に難しいのです。そこを患者さん本人が理解されたら、やはり機能回復のためには手術をした方が良いと説明しています。
つまり、我々整形外科医としては、客観的に機能的な動きや痛みをみて、現在から将来を考えて、必要なものは手術をするということです。
手術に対しては、「怖いものは怖い」、「したくないものはしたくない」、という患者さんもおられると思いますが、患者さん自身が客観的に自分の状態を理解することで、治療の選択支が広がるのです。病気を受け止めて、そして病気と闘う姿勢がないと、リウマチはどんどん進行して関節が破壊され、病気に負けてしまいます。もちろん、我々も手術という武器を使って病気と闘います。同時に、医療者は患者さんの病状と治療について、きちんと患者さんに伝えなければなりません。そうしないと患者さんにとって本当にいい治療はできないと思います。
5. 当院の人工関節置換術
関節リウマチの患者さんは、変形性関節症の患者さんと比べて、骨がもろく、年令的に若いという特徴があります。ですから、人工関節の耐用年数(インプラントの寿命)や人工関節の固定、そして、免疫機能に関連した様々な薬を飲んでいることが多いので、感染には特に注意しなければなりません。
なお、変形性関節症の若い患者さんに対しては、股関節の場合は骨をなるべく温存するということで、当院では表面置換術を行っていますが、これはリウマチの患者さんは骨がもろいので適応とは考えられません。
感染予防に関しては、当院では手術はもちろんクリーンルームで行いますが、手術後も病棟に無菌室が2部屋あるので、術後およそ2日間はそこで過ごしていただきます。
術後のリハビリテーションとして、手術の翌日にはベッド上で理学療法士によるリハビリが始まります。また、CPMとよばれる器具を使った関節の曲げ伸ばし訓練を行います。通常は、術後2日で立ち上がり、訓練室での歩行訓練が始まります。手術の合併症の一つである深部静脈血栓症の予防ためには早期にリハビリを開始することが重要であり、また当院では血栓の予防薬も使用しています。
6. 人工関節置換術の実際
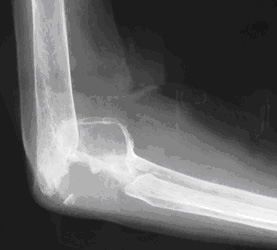
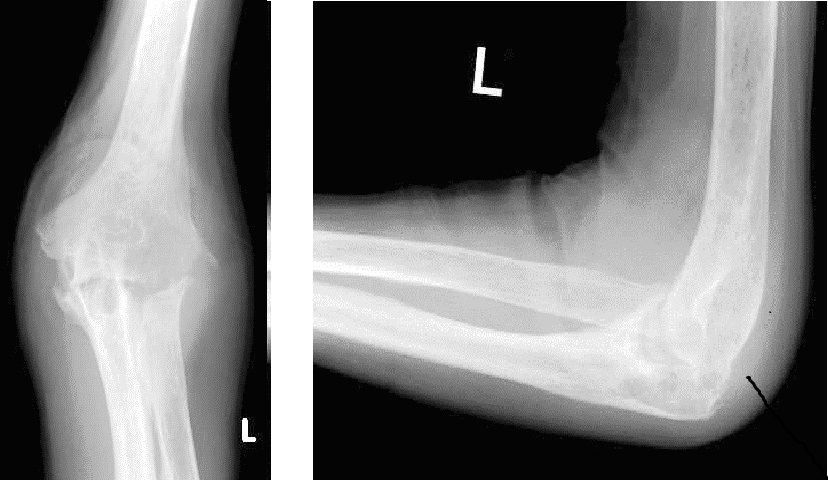
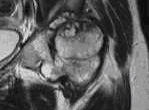
人工肘関節置換術の例
人工肩関節置換術の例
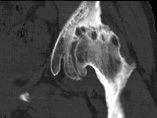
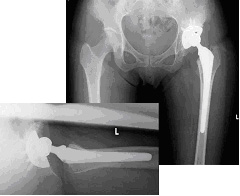
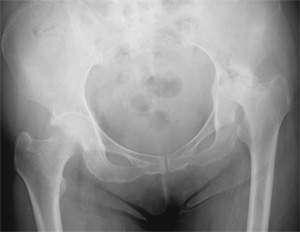
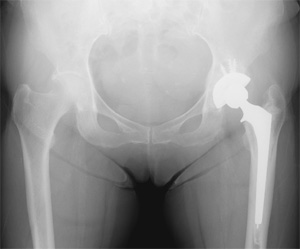
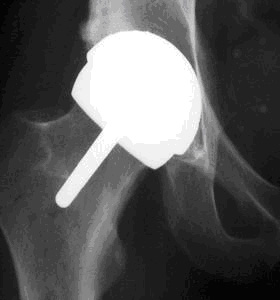
人工股関節置換術の例
<<セメント非使用の例>>
<<骨移植の例>>
<<表面置換型人工股関節の例>>
7. 手術を受けられる方へ
手術というのは、術者(医師)だけではなく、看護師や技師などが協力してチームで行う医療です。やはり技術というのは個人差があります。ですから、ある程度総合力のある病院で手術を受けることをお勧めします。
協力:
独立行政法人国立病院機構 長崎医療センター
この情報サイトの内容は、整形外科専門医の監修を受けておりますが、患者さんの状態は個人により異なります。
詳しくは、医療機関で受診して、主治医にご相談下さい。