 今回は、左右の股関節を同時に人工関節に置換する「両側同時人工股関節置換術」について、250症例を超える手術経験を持つ医療法人社団 善衆会 善衆会病院 整形外科部長 人工関節センター長の佐藤貴久先生にお話をうかがいます。
今回は、左右の股関節を同時に人工関節に置換する「両側同時人工股関節置換術」について、250症例を超える手術経験を持つ医療法人社団 善衆会 善衆会病院 整形外科部長 人工関節センター長の佐藤貴久先生にお話をうかがいます。
- 両側同時人工股関節置換術の適応
- 特長と利点
- 両側同時人工股関節置換術の実際
1. 進入方法(アプローチ)
2. 手術時間と出血量
3. 脚長差の補正
4. 股関節の動きの確認
5. 術後の痛みのコントロール
6. 術後の経過とリハビリテーション
7. 退院後の注意 - 手術の選択肢を広げる
- おわりに
1. 両側同時人工股関節置換術の適応
変形性股関節症や大腿骨頭壊死症などで両側の股関節に問題があり、消炎鎮痛剤やリハビリテーションなどの保存的な治療では痛みがなかなか消えず、日常生活に支障があり、患者さん本人が「今より痛みなく活動のレベルを上げたい」と希望する場合は、両側同時人工股関節置換術の対象となります。
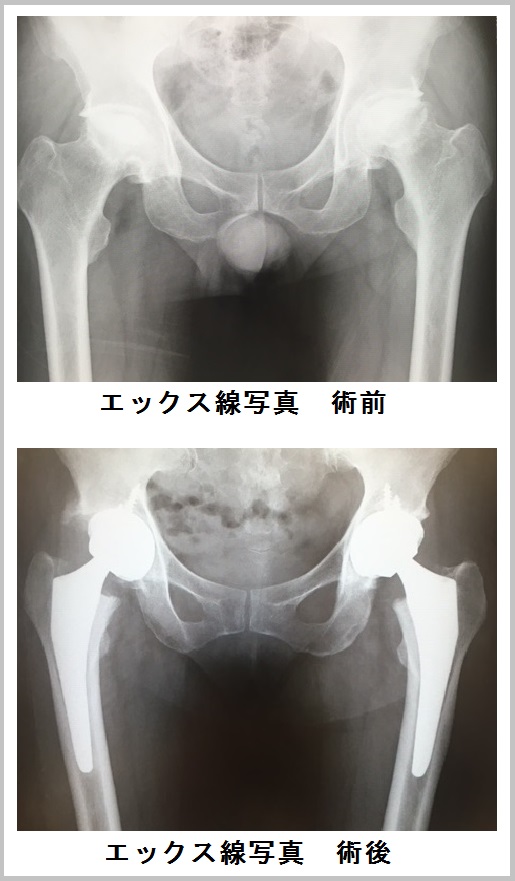 変形性股関節症では、左右の股関節症の進行度合いが同じ(例えば、左右ともに末期など)患者さんもいれば、左右の股関節症の進行度合いが異なる(例えば、片側は末期で、もう一方は進行期あるいは初期~進行期など)患者さんもいます。両側とも末期であれば当然、両側同時手術の適応になりますが、そうでない場合にも両側同時手術を行う場合があります。例えば、片側(通常はより進行している方)の股関節を人工関節にすると、痛みがなくなって(大きく緩和されて)体重をかけられるようになり、手術をしていないもう一方の股関節の負担が減って症状が改善することがあります。しかし、すでに進行期に近い状態の場合は、活動性が上がればいずれは末期に進行して、将来的に手術の適応となることが予想されます。このような場合には、両側同時手術も選択肢の一つとなります。
変形性股関節症では、左右の股関節症の進行度合いが同じ(例えば、左右ともに末期など)患者さんもいれば、左右の股関節症の進行度合いが異なる(例えば、片側は末期で、もう一方は進行期あるいは初期~進行期など)患者さんもいます。両側とも末期であれば当然、両側同時手術の適応になりますが、そうでない場合にも両側同時手術を行う場合があります。例えば、片側(通常はより進行している方)の股関節を人工関節にすると、痛みがなくなって(大きく緩和されて)体重をかけられるようになり、手術をしていないもう一方の股関節の負担が減って症状が改善することがあります。しかし、すでに進行期に近い状態の場合は、活動性が上がればいずれは末期に進行して、将来的に手術の適応となることが予想されます。このような場合には、両側同時手術も選択肢の一つとなります。
一般的に、股関節の変形が強くなると関節内のすき間がなくなり、脚が短くなります。そして、左右の股関節で進行度合いに大きな差があると、左右の足の長さがそろわない「脚長差(きゃくちょうさ)」が出てきます。脚長差があると歩くときに肩が揺れる、いわゆる「跛行(はこう)」になります。さらに、腰や膝関節など、股関節に隣接する関節の痛みを引き起こす原因にもなります。このように、脚長差があることで不都合を感じている場合も両側同時手術の適応となります。
2. 特長と利点
両側同時人工股関節置換術は一度の入院で手術を終えることができます。時間的にも経済的にも負担は軽くなりますし、なによりも、悪いところを残さず治療することになります。しかも、片側の場合も両側の場合もリハビリテーションの進行具合や制限にはほとんど差がありません。当院の例では片側でも両側でも手術の翌日から立っていただきます。術後のリハビリテーションの進行は、手術前の筋力や関節が動く範囲(関節可動域)によって個人差はありますが、リハビリテーションを頑張り、退院時には姿勢良くきれいに歩ける患者さんも多くいらっしゃいます。
姿勢良くきれいに歩くためには、脚長差を解消して左右のバランスを整えることが重要です。脚長差で跛行していた患者さんの中には、退院後に近所の人から「見違えた」と言われる方もいますし、きれいに歩けるようになって長年気にしていたことが解消され、精神的なストレスからも解放されたという方もいます。また、脚長差を解消することで腰や膝関節などの負担が軽くなり、腰痛や膝の痛みが軽減することもあります。
このように、痛みだけでなく、歩き方や姿勢、股関節に隣接する関節の負担の軽減、日常生活の質の向上などが一度の手術で獲得できるのが最大のメリットと考えます。
3. 両側同時人工股関節置換術の実際
①進入方法(アプローチ)
人工股関節の手術では、股関節に到達するまでの進入方法(アプローチ)がいくつかありますが、私は股関節の後側方から進入する方法で行っています。変形の強い人は、臼蓋(骨盤)側、大腿骨側ともに多くの処理が必要になったり、軟部組織が硬くなっていたり、また、インプラントを設置した後にも変形した骨の処理が必要になることもあります。このように変形が強い場合にも対応ができるアプローチで、私(術者)が一番慣れていて自信のある方法で手術をすることが、患者さんにとっても私(術者)自身にとっても安定した手術になると考えています。
②手術時間と出血量
手術は、患者さんが横向きに寝た状態で行います。片側の手術が終わると、いったん仰向けになりレントゲンを撮ります。同時に脚長差をはかり、もう一方の脚の長さをどこまで伸ばすかを決めます。それから今度は反対の横向きになり、もう一方の手術を行います。麻酔がかかっている時間は、股関節の変形の度合いにもよりますが、2時間半~3時間前後となります。手術自体の実際にかかる時間は、1時間20分~2時間程度です。
出血量は片側のみの手術よりも多くなります。手術前に自己血を採って貯めておきますが、片側のみ手術の場合は80歳未満の方で400~800ml貯めるところを、両側では原則として1200ml貯めて手術を行います。
手術時間と出血量、そして感染の危険性は比例していて、手術時間が長くなれば出血量も多くなり、感染の危険性も高くなります。ですから、術前計画をしっかりと行って、より円滑に、より短時間で手術が終えられるようにすることと、同時に、抗菌剤を効果的に使用することで感染予防を行います。
③脚長差の補正
脚長差がある場合は、変形が強く脚の短い側から手術をします。それにより、脚の長さをどこまで伸ばすかを決めることができます。反対側にも強い変形がある場合は、人工関節にすることで術後は脚が1~2㎝程度長くなることが予想されます。ですから、その分を考慮して、臼蓋側のカップの設置位置や大腿骨側の骨切り量などを調整し、無理のない範囲で伸ばしていきます。また、殿筋内脱臼(大腿骨頭が上方にひどく脱臼している場合)では3~5㎝くらい脚を引き下げることになりますが、このような場合は、大腿骨の骨切り術を併用して、神経(特に坐骨神経)や血管に負担をかけないように行います。
④股関節の動きの確認
当院の例では、患者さんには、手術前にできていた動作については、基本的には術後も行って良いとお話しています。特に制限する動作はありません。そのためには、手術中に人工股関節が十分に安定するまで何度も確認します。麻酔がかかっている状態で、関節包(股関節を包んでいる丈夫な組織)や周囲の筋肉(短外旋筋:たんがいせんきん)の一部が切り開かれている状態、つまり、人工股関節に不利で不安定な状態の中で、どこまで動かせ、また脱臼はしないのかをしっかりと確認するのです。そのような不利な条件の下でも、脱臼せずにできている動きは、関節包と筋肉(短外旋筋)を修復(縫い合わせた)後はさらに安定性が増すので、手術後に脱臼を気にせず動かせることになります。
⑤術後の痛みのコントロール
麻酔は全身麻酔で行いますが、術後数日間の痛み対策として、背中に管を入れて麻酔薬を注入する硬膜外麻酔を行います。手術前に抗血小板薬を内服している人や、ステロイド剤などを服用して感染の危険性が高くなっている人は、手術の前後で薬を中止しますが、硬膜外麻酔は行わず、点滴注射による痛みのコントロールを行います。いずれも、痛みがあるときに、患者さん自身が適切な量の薬を注入できる装置を使用します。
手術翌日:立位
⑥術後の経過とリハビリテーション
手術後、血圧や全身状態に問題がなければ、その日のうちに立ち上がることもできます。手術した部位の痛みは薬である程度軽減することができますが、ベッドで安静にしていることで生じる腰や背中の痛みは、起き上がらないと解消されないのです。手術当日からベッドを起こすことはもちろん、体を横にして寝ることもできますし、腰が痛い人はベッドの端に腰かけたり、ふらつきがなければ歩行器で立ち上がったりということを積極的にサポートします。患者さんは一大決心をして手術にのぞむわけですから、手術後のストレスは最小限に抑えたいものです。そのためには安静期間はなるべく設けないほうが良いと考えています。
術後早期にリハビリテーションを開始することで、血栓の防止や本格的なリハビリテーションへの移行も円滑になります。リハビリテーションの進行には個人差がありますが、基本的には手術後翌日より、起立、歩行訓練を開始します。調子がよい人では、手術当日に歩行器につかまって足踏みを行い、翌日は歩行器で歩く練習を開始します。

手術翌日:足踏み
逆に、手術前の股関節の動きが悪い患者さんの場合では、筋肉が硬くなっていることが多く、術後に筋肉のつれるような痛みが出て、それが落ち着くまでに1週間程度、要することもあります。例えば、術前に車いすの状態だった80代の患者さんの例では、術後2週目で歩行器を使った歩行練習、3週目で杖の練習になりました。当院では患者さん自身がリハビリ目標を決めて、その動作が自信をもって行えるまで、入院リハビリを継続しているため、入院期間は平均すると3週間、筋力の弱い方で4~6週となっています。
リハビリテーションはとても重要です。手術をして関節自体が動くようになっても、その関節を動かす筋肉がきちんと働かなければ正しい動きをすることはできません。退院後は家事や仕事が忙しくなり、リハビリテーションに割く時間が減ってしまうことも多く、リハビリテーションが不十分なままで退院してしまうと、ぎこちない歩き方が残ってしまうこともあります。患者さんそれぞれの目標は異なりますが、基本的には、「痛みがなくなり、歩き方が改善されて、日常の生活動作に自信を持って過ごせるようになること」が入院中の目標になると思います。この目標を達成するために大切なことは、患者さんの意欲であり、頑張る気持ちです。

理学療法士と医師のリハビリ検討の様子
手術は患者さんがリハビリテーションのスタートラインに立つお膳立てでしかありません。その後は患者さんの頑張り次第なのです。もちろん医療者側のリハビリテーション体制も重要です。リハビリテーションの質はもちろん、患者さんがストレスなく、意欲的にリハビリテーションに取り組める環境を提供してこそ、手術の最大の効果が得られると考えています。そのためには医師、看護師や理学療法士が協力して患者さんをサポートする体制が必須と考えます。
⑦退院後の注意
日常生活の動作については特に制限はありません。今までできていたことはもちろん、痛みのためにできなかったことについても、どんどん挑戦して欲しいと思います。
ただし、注意点もいくつかあります。これは片側のみの手術でも同様ですが、「なるべく転倒しないようにすること」、「感染予防のため、風邪をこじらせないことや、虫歯などは早めに治療すること」です。転倒で怖いのは脱臼ではなく骨折です。人工関節の周囲骨折も年々多くなっています。そうなると再び手術とリハビリテーションを行わなければならないので、注意が必要です。
4. 手術の選択肢を広げる
私は平成16年から股関節を専門として診療にあたり、平成20年から両側同時人工股関節置換術を行うようになりました。それまでは、患者さんも手術は2回に分けて行うものと認識していて、片側の手術を終えてリハビリテーションで筋力が戻ったら半年後にもう一方を手術する、という方がほとんどでした。しかし、患者さんの中には、手術をしていない股関節の痛みが強くてリハビリテーションが思うようにできず、リハビリを行っていた転院先の病院から自宅に戻ることなく、もう一方の股関節を手術する、という方がいたのです。手術をしていない股関節の痛みが強くなってしまうと筋力だけでなく、関節の動きも悪くなって、その手術後のリハビリテーションに要する時間も長くなってしまいます。そうなると、社会復帰に時間がかかり、気持ちも萎えてしまいます。また、2回目の手術の時に全身状態が悪くなっていて手術ができないという方もいました。このことから、両側一度に手術をすれば、少なくとも痛みのためにリハビリテーションが進まないということはなくなると考え、両側同時人工股関節置換術に取り組むようになりました。
手術には患者さんそれぞれに最適な時期があります。それは患者さんの年齢や全身状態、仕事や家庭の都合などによって異なりますが、2回に分けての手術を計画するよりも、1回で確実に手術が行える両側同時人工股関節置換術が適している場合もあります。
近年、人工関節の性能も良くなっています。動きの範囲(可動域)が大きくて脱臼しにくく、摩耗に強くて長期にわたって良好な成績を望めるものもあり、1回の手術で一生持つこともあります。ですから、両側変形性股関節症や両側大腿骨頭壊死症の患者さんで、比較的年齢の若い方でも、活動性が高く仕事や日常生活で困っている方には、両側同時人工股関節置換術という選択肢も必要と考えています。実際に、仕事で何度も休みが取れない方や育児に忙しい方に両側同時手術の話をすると、ほとんどの患者さんが手術を希望されますし、当院では、人工股関節置換術を受ける患者さんの内、約3~4割が両側人工股関節置換術を希望して、手術を受けられています。
5. おわりに
両側同時人工股関節置換術はどこの病院でも行っているわけではありません。また、患者さんによっては手術に抵抗がある方もいます。その場合は、片側の手術から行い、もう一方の股関節の様子をみるのも一つの方法です。片側のみの手術をするか、2回に分けて手術をするか、両側同時に手術をするか、患者さん自身が選ぶことができます。
私は手術後に外来に来られた患者さんが、人工関節であることを忘れて好きなことをして過ごしている、というような手術を目指しています。そして、患者さんが受けて良かったと思える手術の時期を見極めることも医師の大きな役割と考えています。
痛みや不自由な生活を我慢している患者さんはとても多いです。特に股関節はもっとも負担がかかる関節のため、痛み止めや杖を使っても思うように痛みが軽減しないことがほとんどです。どんなに小さな手術でも安全とは言い切れませんが、あまり我慢しすぎないで専門医を受診し、さまざまな治療法を知っていただきたいと思います。
協力:医療法人社団 善衆会 善衆会病院
整形外科部長 人工関節センター長 佐藤貴久先生
この情報サイトの内容は、整形外科専門医の監修を受けておりますが、患者さんの状態は個人により異なります。
詳しくは、医療機関で受診して、主治医にご相談下さい。
